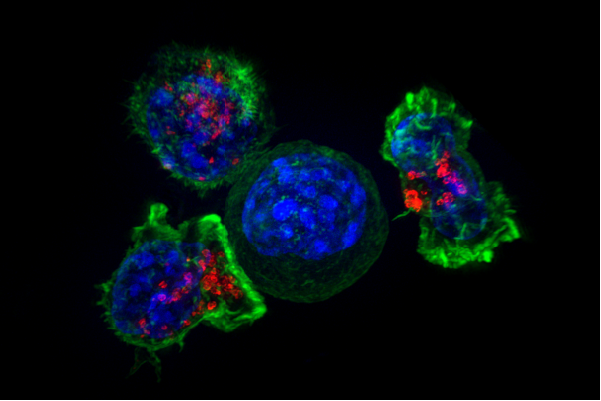
Sono linfociti che ospitano una versione particolarmente efficiente del recettore, in grado di riconoscere le cellule tumorali. Hanno dato ottimi risultati in test preclinici e negli Stati Uniti e nel Regno Unito è già stata approvato l’avvio della prima sperimentazione clinica
I linfociti T sono cellule del sistema immunitario in grado di riconoscere e attaccare cellule tumorali, oltre che batteri e cellule infettate da virus. Lo fanno attraverso una molecola presente sulla loro superficie: il recettore delle cellule T (TCR) che, appunto, riconosce frammenti di proteine tipiche di cellule tumorali esposti in superficie. Il gruppo di ricerca guidato da Chiara Bonini dell’Ospedale San Raffaele di Milano ha messo a punto linfociti T ingegnerizzati con un TCR particolarmente efficiente nel riconoscimento di una proteina tipica della leucemia mieloide acuta (e di altri tipi di tumore). Il nuovo approccio di terapia cellulare contro la leucemia mieloide acuta, sviluppato grazie al contributo di Fondazione AIRC, ha dato ottimi risultati preclinici, in termini di sicurezza ed efficacia, tanto che negli Stati Uniti e nel Regno Unito è già stata approvata la richiesta di avvio di una sperimentazione clinica. I risultati ottenuti sono stati descritti sulla rivista Science Translational Medicine. È una notizia importante per la malattia, che è di per sé grave e che spesso va incontro a recidive dopo i trattamenti. La notizia offre anche speranze per altri tipi di tumore in cui si potrebbero usare approcci simili.
Come primo passo, Bonini e colleghi hanno isolato da volontari sani linfociti T con un TCR specifico contro un particolare frammento di una proteina, chiamata WT1 e coinvolta nella leucemia mieloide acuta. La proteina era per questo ritenuta importante per approcci di immunoterapia. I ricercatori hanno quindi sostituito i geni per i TCR presenti nei linfociti di pazienti, incapaci di riconoscere questa proteina, con il gene per un nuovo TCR. Per farlo, i ricercatori hanno utilizzato tecniche di editing genetico, che hanno permesso di intervenire in modo molto mirato sul DNA, sostituendo la sequenza genica presente con una diversa, a sua volta elaborata in laboratorio. I linfociti T così ingegnerizzati sono stati usati per trattare sia cellule tumorali in coltura, prelevate da pazienti, sia topi di laboratorio con tumori di origine umana. «In entrambi i casi abbiamo osservato un’elevata efficacia e un’elevata sicurezza del trattamento», commenta Bonini con soddisfazione, sottolineando anche la fondamentale importanza degli esperimenti con gli animali per questo tipo di ricerca.
«Abbiamo usato topi geneticamente privati del sistema immunitario, in modo che possano accogliere cellule umane senza rigettarle. Questo ha permesso di studiare in un organismo complesso lo stesso prodotto cellulare che somministreremmo a un paziente: un passaggio fondamentale per stabilire se tale prodotto è anzitutto sicuro e quindi efficace. Si tratta di fasi necessarie anche per legge per arrivare alla sperimentazione clinica con prodotti che abbiano davvero la possibilità di diventare terapie approvate». Per Bonini si tratta di un approccio imprescindibile, non solo perché è quello richiesto dalle autorità regolatorie. «Noi sviluppiamo linfociti ai quali chiediamo di individuare singole cellule tumorali in un organismo e poi di attaccarle senza causare altri problemi all’organismo stesso. È impensabile riuscire a farlo lavorando solo con cellule in coltura».